| 我国眼底相干光层析血管成像术(OCTA)的操作和阅片规范(2017年) | 您所在的位置:网站首页 › 眼底检查术语 › 我国眼底相干光层析血管成像术(OCTA)的操作和阅片规范(2017年) |
我国眼底相干光层析血管成像术(OCTA)的操作和阅片规范(2017年)
|
4. 如果扫描框覆盖的眼底范围与临床所需检查的部位不一致,可以通过调整将所需要检查的部位放置到扫描框内(例如在眼底图像上双击需检查的部位,或单击扫描框,将其拖至需检查的部位后放开鼠标等。具体调整方式视设备而定)。 5. 确保扫描的视网膜光带清晰,位居显示屏观察窗的中间位置,信号强度高,亮度均匀。(如何获取最佳信号强度,参见备注1) 6. 嘱咐患者眨眼一或两次,然后睁大眼睛,保持注视,尽量不眨眼,检查者迅速按下拍摄快门。 7. 扫描结束,嘱咐患者可闭眼休息片刻,但头暂不离开托架。 8. 查看扫描影像,如果不满意扫描的质量、扫描位置或存在较多运动伪迹,则嘱咐患者睁开眼睛,重复上述步骤以重新获取扫描影像。如果影像清晰,质量令人满意,则保存扫描影像。部分设备仅需扫描1次即可成像;需要进行两次扫描的设备(X轴和Y轴方向各1次),重复上述获取扫描影像的步骤。 10. 扫描结束,影像成功保存且质量满意后,嘱咐患者头部离开颌托和额靠。 11. 部分OCTA设备拥有自动眼球跟踪功能,以帮助减少OCTA特定的移动性伪影。开启此功能时患者在扫描期间可正常眨眼,但是如果患者固视欠佳,则扫描时间将明显延长。检查者可根据具体情况决定开启或关闭此功能。 (四)查看扫描结果,评估影像质量 扫描后需要查看扫描结果,评估影像质量,确认影像是否可接受。需要考虑的内容包括镜头伪迹、扫描信号质量、有无血管投射伪影及自动分层误差等。在进行下一步影像分析前,必须对这些内容进行评估。 1. 扫描信号质量:与OCT的结构影像比较,OCTA对信号的质量更敏感。在信号强度高的情况下可获得最佳的OCTA影像,而信号强度低可能会导致扫描出现黑暗区域。其原因不一定都是由毛细血管缺失所致,也可能是由于局部信号差,如玻璃体漂浮物、屈光间质混浊或镜头污点等,而出现黑暗区域(图1)。如果要确认黑暗区域是由遮挡引起,可以将OCTA与OCT的结构影像进行比较,或者检查B扫描影像和en face影像。OCTA影像变暗而B扫描影像和en face影像不变暗,说明OCTA的黑暗区域不是由于遮挡所致(图2)。在有浮动物时进行多次扫描,可能有助于避免出现黑暗区域。如果不同扫描的黑暗区域出现在不同位置,则说明是由玻璃体漂浮物引起。
图1眼底相干光层析血管成像术(OCTA)设备镜头污点对OCTA影像的影响(下方为对应的B扫描影像) A示因镜头有污点,OCTA影像显示多个黑暗区域;B示清除OCTA设备镜头污点后,OCTA影像黑暗区域消失
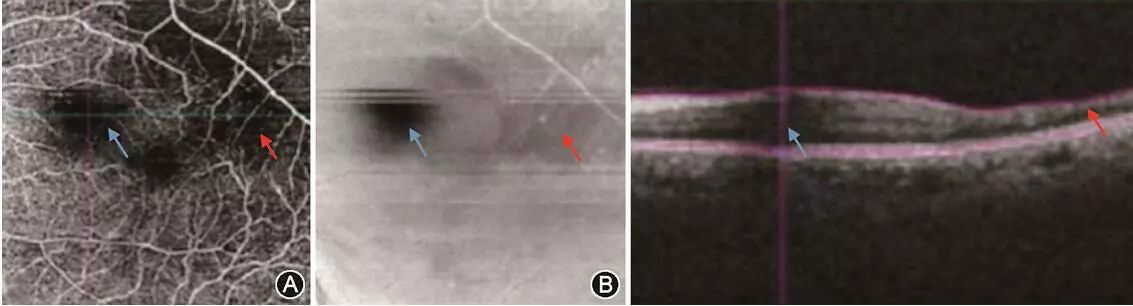
图2眼底相干光层析血管成像术影像(A,为6 mm×6 mm扫描的视网膜层)中的黑暗区域,依据enface影像(B)和B扫描影像(C)进行鉴别诊断。B和C在A蓝色箭头所指黑暗区域均出现了信号强度降低,说明A该黑暗区域是由玻璃体漂浮物引起;B和C在A红色箭头所指黑暗区域均信号良好,说明A该黑暗区域的毛细血管血流信号减弱,可能与该区域毛细血管血管受损有关 2. 血管投射伪影:血管的投射伪影通常是指视网膜浅层血管出现在深层血管影像上(图3)。有两种方法可用来确定信号是由投射伪影引起,还是由观察层中的血流运动引起。方法1:在典型的健康眼影像中,视网膜深层血管与视网膜浅层血管的特征不同。因此,可查看血管本身的特征,即使血管已受到破坏也可以。方法2:注意观察所关注血管的形状在何时与其上层血管的形状完全相同。通常血管会投射在RPE层上,因此需要特别注意这个层面显示的血管影像是否为投射伪影所致。
图3人正常黄斑眼底相干光层析血管成像术(OCTA)影像(A、B、C)及其对应的B扫描(D、E、F)和分层线位置。A和B分别示健康人视网膜浅层和视网膜深层OCTA影像,D和E是其对应的分层线位置,视网膜深层并不包含大血管,却显示出部分大血管的影子,此为投射伪影所造成;C示色素上皮层正上方生成的OCTA影像,F是其对应的分层线位置,这个平面因无视网膜血管,故血流信号完全由投射伪影引起 3. 自动分层误差:自动分层误差可能导致所显示的OCTA影像出现误差。用于确定OCTA影像对应的分层线可以叠加在B扫描上。在查看OCTA影像时务必检查分层线位置是否正确。图4为湿性AMD患者的OCTA影像,由于自动分层存在误差,所以未能很好显示脉络膜新生血管的影像。
图4湿性年龄相关性黄斑病变患者眼底相干光层析血管成像术影像,由于自动分层出现明显误差和偏移,OCTA影像未能很好显示患者脉络膜新生血管的形态 A示3 mm×3 mm OCTA视网膜无血管层影像;B示en face影像;C示对应的叠加粉红色边界线的B扫描 (五)OCTA影像打印 建议阅片者尽量在电脑上应用设备内置软件进行阅片。可以按照设备内置的打印模式进行打印。但建议先手动矫正自动分层误差。根据需要打印相应分层影像。打印内容可以包括: 1. OCT及其en face扫描影像。 2. 2张直角交叉经过黄斑中心凹的B扫描影像。 3. 如果病灶不在黄斑,至少1张以病灶为中心的B扫描影像。 4. 黄斑地形图。 5. OCTA及其en face影像包括视网膜浅层血管丛、深层血管丛、外层无血管区以及脉络膜毛细血管层,选择并放大打印病变所在部位的OCTA影像。 6. 有对应视网膜分层线的B扫描影像。 7. 叠加带有血流信号的B扫描影像。 8. 血流量化分析数据(依照具体设备而定,如血流区域、无血流区域、血流密度图等)。 二、眼底OCTA影像阅片规范 OCTA影像阅读不同于传统的造影影像,因为其不是孤立的影像,必须结合OCT(结构OCT)及其en face影像联合阅片。阅片者也必须了解患者的病史和临床体征,必须对视网膜进行逐层的观察、逐步的分析以及详尽的描述。阅片内容包括: 1. 玻璃体视网膜交界面。 2. 浅层视网膜血管丛。 3. 深层视网膜血管丛。 4. 外层视网膜无血管区:正常情况下此层不应该有血流信号。若有血流信号并排除血管伪影,则表明有异常新生血管。 5. 脉络膜毛细血管层。 6. 视盘。 7. 定量分析(若设备具有该功能)。 8. 随访观察比较。 9. OCTA影像描述。 由于不同设备在视网膜分层方面存在细微的差异(图5,6),软件版本也在不断更新,因此在阅读OCTA影像时必须注意影像拍摄所用设备和软件的版本(不同设备的视网膜自动分层见备注2)。 部分型号的OCTA设备拥有自定义分层功能和分层手动调整功能。OCTA对在某些疾病状态下的眼底组织解剖状态分层无法做到尽善尽美,一旦分层出现误差,结果就会产生很大偏差。因此,自定义分层和手动分层对于判定OCTA结果十分重要。在实际操作过程中,使用自定义分层功能或手动分层调整功能,可以在B扫描影像窗口将两条分层线调整到关注的病灶范围内,以显示该范围内的血管影像。
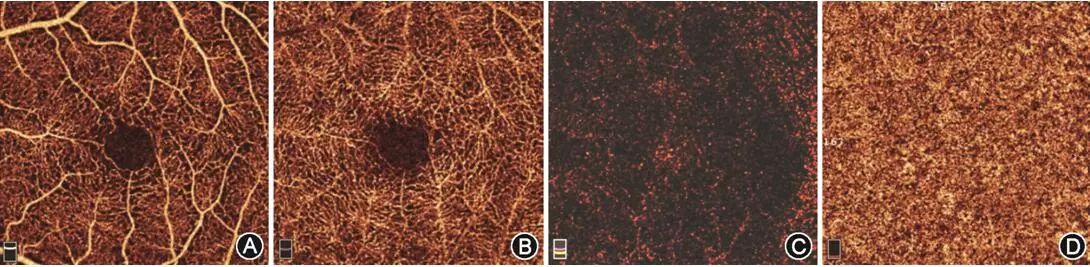
图5光学微血管成像术默认的视网膜分层 A示浅层视网膜;B示深层视网膜;C示无血管区;D示脉络膜毛细血管;E示脉络膜
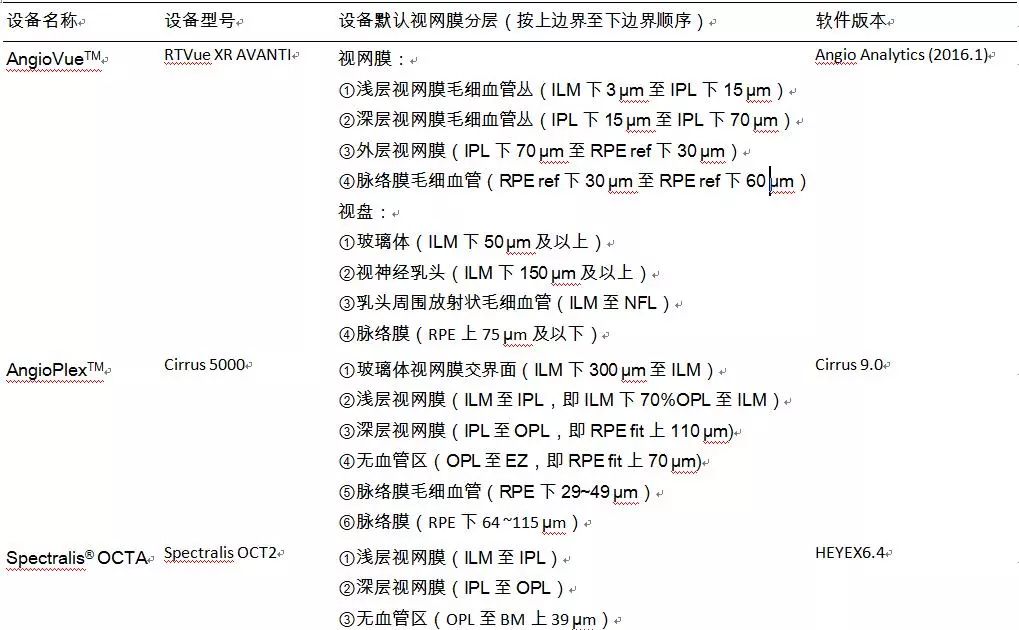
图6美国光视Optovue AngioVue眼底相干光层析血管成像系统默认的视网膜分层 A示视网膜浅层毛细血管丛;B示视网膜深层毛细血管丛;C示外层视网膜;D示脉络膜毛细血管 备注1 获取最佳信号强度的操作要点 OCT视网膜信号的强度会影响影像的质量,信号强度越大,影像质量就越好,最终分析的结果就越准确。因此,在进行眼底OCTA扫描时,应尝试优化OCT影像,以期获得高强度信号和较为均匀的影像亮度。若信号强度过低则应重新进行扫描。 提高眼底OCTA影像的质量,须做到以下几点。 1. 确保镜头清洁:在不使用时应盖上镜头盖。使用时镜头不应接触患者眼睛,但可能接触到患者的睫毛,因此使用后应进行清洗。平时应经常去除灰尘和油迹。清洗镜头的方式可参考各设备的使用保养说明,切忌刮伤镜头。若镜头不小心接触到患者眼睛,请在继续检查前将其清洗干净。 2. 调整焦距:在采集影像前,应针对患者的屈光状态调整焦距。可使用“自动调整焦距”功能或手动进行调整。手动调整可以快速调整到目标屈光度数。 3. 确保扫描的水平中心位置:将OCT扫描的中心置于扫描采集屏幕上部的中间位置。可采用“优化”、“中心”或鼠标滑轮滑动等方式,快速调整图像位置。具体调整方式视设备而定。 4. 掌握应对特殊患者的操作:部分视网膜倾斜或玻璃体混浊患者的信号强度非常低。解决方法:通过虹膜窗口点击瞳孔上的另一个点,或调整托架的位置,使瞳孔偏离中心。 5. 注意眼表泪膜情况:建议患有干眼的患者在进行扫描之前眨眼或使用人工泪液。 备注2表1不同眼底相干光层析血管成像术设备的视网膜分层
注:ILM示内界膜,IPL示内丛状层,RPE示视网膜色素上皮层,RPE ref示色素上皮参考平面,NFL示神经纤维层,OPL示外丛状层, EZ示椭圆体带,RPE fit示色素上皮贴合处,BM示玻璃膜,INL示内颗粒层;表内空项为无相关内容 形成规范意见的专家组成员 许 迅 上海交通大学附属第一人民医院(中华医学会眼科学分会眼底病学组组长,中国医师协会眼科医师分会眼底病专业委员会主任委员,参与讨论) 黎晓新 北京大学人民医院眼科(中华医学会眼科学分会眼底病学组前任组长,参与讨论) 王雨生 第四军医大学西京医院眼科(中华医学会眼科学分会眼底病学组副组长,中国医师协会眼科医师分会眼底病专业委员会副主任委员) 徐格致 复旦大学附属眼耳鼻喉科医院眼科(中华医学会眼科学分会眼底病学组副组长,中国医师协会眼科医师分会眼底病专业委员会副主任委员,参与讨论) 赵明威 北京大学人民医院眼科(中华医学会眼科学分会眼底病学组副组长,中国医师协会眼科医师分会眼底病专业委员会副主任委员,参与讨论) (以下委员按姓氏拼音排序。#示中华医学会眼科学分会眼底病学组,*示中国医师协会眼科医师分会眼底病专业委员会) 常 青 复旦大学附属眼耳鼻喉科医院眼科#* 陈 松 天津市眼科医院#* 陈晓隆 中国医科大学盛京医院眼科#* 陈有信 中国医学科学院 北京协和医学院 北京协和医院眼科#*(参与讨论) 崔 彦 山东中医药大学附属施尔明眼科医院#* 戴 虹 北京医院眼科#* 方肖云 浙江大学附属第二医院眼科#* 李 燕 昆明医科大学第一附属医院眼科#* 李瑞峰 邢台眼科医院#* 李甦雁 徐州市第一人民医院眼科# 李筱荣 天津医科大学眼科医院#* 刘铁城 解放军总医院眼科#* 刘庆淮 南京医科大学第一附属医院眼科#* 刘晓玲 温州医学院附属眼视光医院#* 吕 林 中山大学中山眼科中心#* 马 进 中山大学中山眼科中心#* 马 翔 大连医科大学附属第一临床学院眼科#* 马景学 河北医科大学第二附属医院眼科#* 宋艳萍 广州军区武汉总医院眼科#* 沈丽君 温州医学院附属眼视光医院#* 苏冠方 吉林大学第二医院眼科医院#*(参与讨论) 孙晓东 上海交通大学附属第一人民医院眼科#*(参与讨论) 唐罗生 中南大学湘雅二院眼科#*(参与讨论) 万光明 郑州大学第一附属医院眼科* 王 方 上海同济大学附属第十人民医院眼科* 王海林 沈阳市第四人民医院眼科* 魏文斌 首都医科大学附属北京同仁医院北京同仁眼科中心#*(参与讨论) 文 峰 中山大学中山眼科中心#* 邢怡桥 武汉大学人民医院眼科#*(参与讨论) 徐国兴 福建医科大学第一临床医院眼科#*(参与讨论) 徐海峰 山东省眼科研究所#* 张 风 首都医科大学附属北京同仁医院北京同仁眼科中心#* 张 明 四川大学华西医院眼科#* 张美霞 四川大学华西医院眼科#* 张学东 重庆医科大学第一附属医院眼科#* 赵培泉 上海交通大学医学院附属新华医院眼科#*(参与讨论) 俞素勤 上海交通大学附属第一人民医院眼科(非委员,执笔) 声明 本文为专家意见,为临床医疗服务提供指导,不是在各种情况下均必须遵循的医疗标准,也不是为个别特殊个人提供的保健措施;本文内容与相关产品的生产和销售厂商无经济利益关系返回搜狐,查看更多 |
【本文地址】